Behandlung der Gynäkomastie –wieder zu einer attraktiven Männerbrust
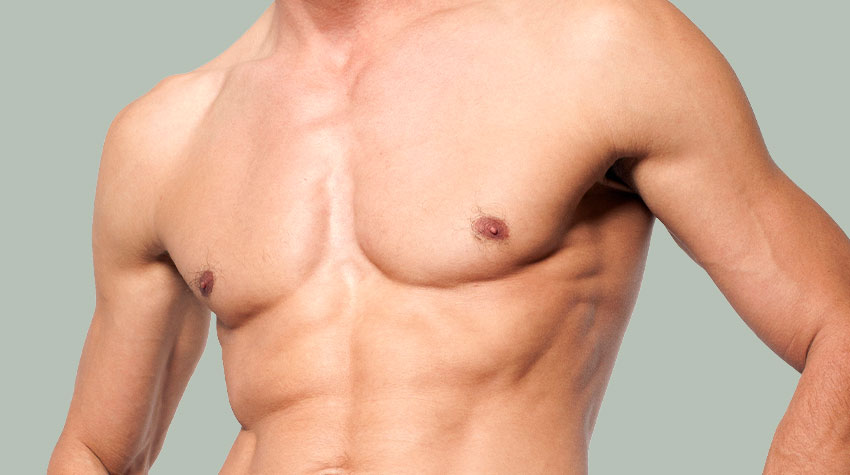
Die Korrektur der vergrößerten Männerbrust ist eine der häufigsten plastischen Operationen bei Männern.
Möchten Sie sich auch wieder in allen T-Shirts wohlfühlen? Empfinden Sie Ihre Brust als unästhetisch oder sogar störend und haben schon eine Besserung durch die Ernährung und Sport vergeblich angestrebt? Für ein gutes Ergebnis ist die Auswahl der richtigen OP-Technik entscheidend.
Auf dieser Seite finden Sie alle Informationen zur operativen Behandlung der Gynäkomastie.
Entscheiden Sie sich für eine Brust, mit der Sie sich absolut wohlfühlen:
- Endlich wieder Oberkörper frei; ob im Urlaub oder für die Partnerin
- Durch die richtigen Proportionen den Körper ins Gleichgewicht bringen
- Attraktivität erhöhen
- Kaum sichtbare Narben, schnelle Regeneration und straffere Brust
Das sagen unsere Patienten
Infos auf einen Blick
Op-Dauer
4 Stunden
Narkose
Dämmerschlaf
Klinikaufenthalt
Ambulant
Kosten
Nachbehandlung
6 Wochen
Fadenzug
Selbstauflösende Fäden
Gesellschaftsfähig
nach 5 Tagen
Ergänzungen oder Alternativen

Was ist die Gynäkomastie?

Eine Männerbrust wird in der Regel sowohl durch vermehrtes Brustdrüsengewebe als auch durch vermehrtes Unterhautfettgewebe verursacht. Die Vibrationsliposuktion ist ein sehr schonendes und sicheres Verfahren zur Entfernung des überschüssigen Fettgewebes. Ab einer tastbaren Vergrößerung des Brustgewebes von zwei Zentimetern Durchmesser spricht man von einer Gynäkomastie.
Das Drüsengewebe des Mannes ist sehr fest und lässt sich daher nicht absaugen. Es enthält keine Drüsenlappen, aber Drüsengänge, die in der Brustwarze münden. Das Brustdrüsengewebe wird über einen kleinen Hautschnitt am unteren Rand des Warzenhofes entfernt. Nur in besonderen Fällen sollte das entfernte Gewebe feingeweblich untersucht werden (familiär gehäuftes Vorkommen von Brustkrebs, angeborene Chromosomenstörung, einseitige Gynäkomastie). Der Eingriff kann sehr schonend mit einer gezielten Betäubung der Zwischenrippennerven durchgeführt werden. Dank des sogenannte Rapid Recovery Verfahrens sind Sie wenige Stunden nach dem Eingriff wieder zu Hause und erholen sich besser und schneller.
1. Großer Brustmuskel (Musculus pectoralis major)
2. Dritte Rippe
3. Unterhautfettgewebe
4. Zwischenrippen, Nerv und Gefäße
5. Dichtes Drüsengewebe
6. Rippenfell
1. Regionen der Konturierung bei HD Liposkulptur
2. Zwischenrippen, Nerv und Gefäße
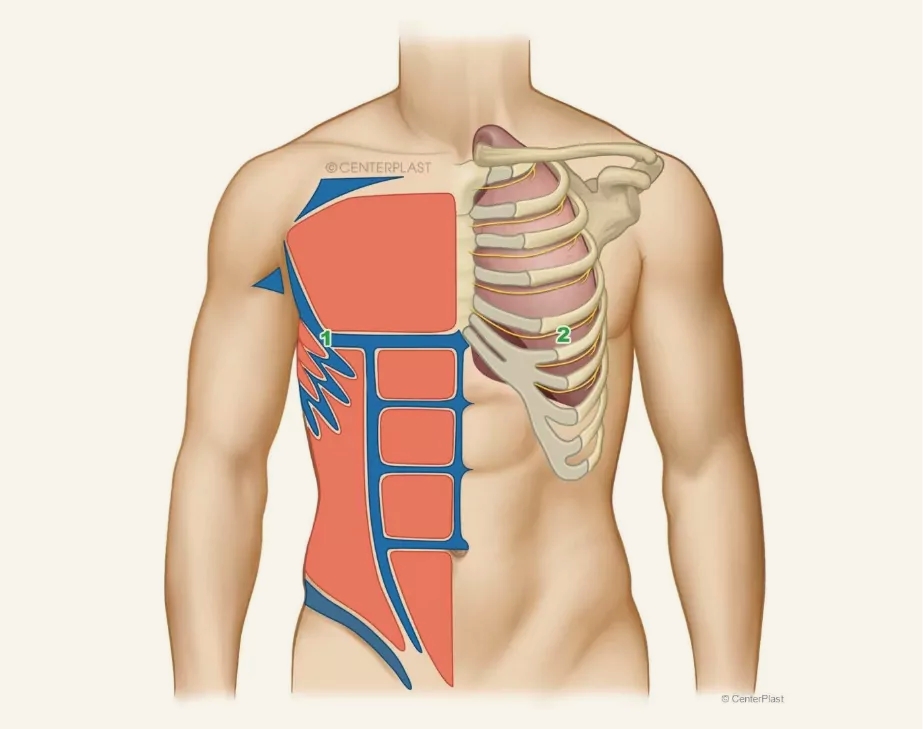
Welche Behandlungsmethoden einer Gynäkomastie gibt es?
Es existieren verschiedene Formen der Gynäkomastie. Zudem gibt es viele Begriffe rund um den weiblichen Brustansatz beim Mann (z. B. Pseudo-Gynäkomastie (Lipomastie)). Wir beraten Sie gerne in einem persönlichen Gespräch über Ihre Möglichkeiten.
In der Regel ist eine Kombination mehrerer Operationsverfahren sinnvoll. Die Fettabsaugung erfolgt am besten mit der Vibrationsmethode (SAFELipo-Technik). Den vergrößerten festen Drüsenkörper des Mannes kann der Facharzt der plastisch-ästhetischen Chirurgie über einen unscheinbaren, kleinen Schnitt am unteren Rande des Warzenhofs entfernen. Wenn nur sehr wenig Brust – Drüsengewebe vorliegt, kann versucht werden, den Hautschnitt am Rand des männlichen Warzenhofs zu umgehen. Die Erfahrung zeigt, dass bei der echten Gynäkomastie die Kombination aus dem Entfernen der vergrößerten Brustdrüse und der Fettabsaugung harmonische und sehr zufriedenstellende Resultate liefert, sodass die Brüste nicht mehr weiblich aussehen. Nach der Fettabsaugung mit der Vibrationsmethode schrumpft die Haut nachher, in den Monaten nach der Gynäkomastie OP.
In welchem Ausmaß sich die Haut zurückbildet, hängt unter anderem von folgenden Faktoren ab:
- Alter
- dauerhafte Sonnenbestrahlung
- Tabakrauchen, Veranlagung
- Begleiterkrankungen
- bestimmte Medikamente
- und Ausprägung der vergrößerten Brust.
Bei jungen, gesunden Männern kann versucht werden, auf die zusätzliche Narbe der Straffung zu verzichten. Sollten Sie nach einem halben Jahr noch unter einem störenden Hautüberschuss leiden, kann eine mäßige Straffung unkompliziert, ambulant und unter örtlicher Betäubung durchgeführt werden. Auch eine Teilrückbildung der Haut, bietet den Vorteil, dass ein kleinerer Hautschnitt zur Korrektur ausreicht. Zum Entfernen überschüssiger Haut gibt es je nach Ausprägung verschiedene Techniken. Etwas überschüssige Haut kann um den Warzenhof des Mannes herum entfernt werden. Bei einer hängenden und großen Brust, die evtl. weiblich aussieht, ist eine Verlagerung beziehungsweise Verpflanzung der Brustwarze erforderlich.
Ablauf einer Gynäkomastie-OP

Vorbereitung
Jede OP wird mit der größten Sorgfalt vom plastischen Chirurgen vorbereitet. Das bedeutet, dass routinemäßig mehrere Sicherheitskontrollen stattfinden, um sicherzustellen, dass die chirurgische Brustverkleinerung beim Mann unter den bestmöglichen Voraussetzungen stattfindet. Der Chirurg vergewissert sich nochmal, dass alle Ihre Fragen beantwortet wurden.

Die OP
Am entkleideten Oberkörper markiert der Arzt das zu behandelnde Hautareal mit einem wasserfesten Stift. Der markierte Operationsplan dient der Kontrolle und besseren Orientierung während der Operation, um die geplante natürliche Form wiederherzustellen. Anschließend werden Sie in den Operationssaal geführt. Dort kümmert sich das Team bestehend aus Ihrem plastischen Chirurgen, einem chirurgischen Assistenten, dem Anästhesisten, einer OP-Schwester und einer technischen Assistentin sich um Ihr Wohl. Es wird darauf geachtet, dass Sie bequem auf einem speziell gepolsterten Operationstisch liegen.
Etwas Hintergrundmusik kann Ihnen die Angst nehmen und Ihr Schmerzempfinden vermindern. Sie bekommen Medikamente, die Sie in einen leichten oder tiefen Schlaf (Vollnarkose) versetzen.
Während der Vollnarkose wird das Operationsgebiet gründlich mehrmals desinfiziert. Sterile, erregerdichte Abdecktücher werden auf die Haut aufgeklebt, um das Operationsfeld weiträumig zu allen Seiten hin zu schützen. Damit Sie auch über den Eingriff hinaus nachher keine körperlichen Schmerzen verspüren, wird Ihnen vom spezialisierten Narkose Arzt ein langes wirksames Betäubungsmittel verabreicht. Die Wasserlösung, die in das Unterhautgewebe eingespritzt wird, enthält Adrenalin. Das verringert den Blutverlust und beugt der Ausbildung von Blutergüssen vor. Überschüssiges Fettgewebe wird mit sehr feinen Kanülen abgesaugt. Die Entfernung des festen Drüsengewebes der männlichen Brust erfolgt über einen bogenförmigen Hautschnitt am Rand des Warzenhofs. Kleine Gefäße werden verödet. Bei Bedarf wird die überschüssige Haut entfernt.
Die Wunden werden mit selbstauflösenden Hautfäden genäht. Der Spezialist der ästhetischen Chirurgie überprüft abschließend nochmals kritisch, ob ein schönes und symmetrisches Ergebnis vorliegt. Schließlich wird nach der plastischen Behandlung ein steriler Verband angelegt und der Kompressionsmieder angepasst. Die OP-Dauer der chirurgischen Brustverkleinerung beträgt je nach Ausprägung der echten Gynäkomastie eineinhalb bis zweieinhalb Stunden.

Nach dem Eingriff
Sie werden in einen Ruheraum gebracht, in dem Ihr Wohlbefinden kontinuierlich überwacht wird. Wenn es Ihnen gut geht, können Sie etwas trinken oder eine Kleinigkeit essen. In der Regel können Sie nachher, vier bis sechs Stunden nach der OP abgeholt werden. Der Arzt erteilt hierfür nach Kontrolle die Freigabe.
Bevor Sie nach Hause gebracht werden, findet noch ein persönliches Gespräch statt: Der Operateur teilt Ihnen mit, wie die Operation zur Verkleinerung der vergrößerten Brust im Detail verlaufen ist.
Ihnen wird zudem ein ausführlicher Bericht ausgehändigt. Darin sind die Verhaltensmaßnahmen genau aufgeführt und die Termine der Kontrolluntersuchungen vermerkt. Der Bericht enthält auch die persönliche Rufnummer des Spezialisten der ästhetischen Chirurgie, der für Sie rund um die Uhr erreichbar ist. Am Abend nach der Operation meldet sich der Chirurg bei Ihnen, um sich nach Ihrem Befinden zu erkundigen und auszuschließen, dass ungewöhnliche Schwellungen oder Schmerzen aufgetreten sind.
Sind Narben nach einer Gynäkomastie OP zu erkennen?
Die Narben, die eine Korrektur der Männerbrust nachher hinterlässt, sind in der Regel sehr unscheinbar. Im Rahmen der Fettabsaugung ist zum Entfernen von überschüssigem Fettgewebe ein drei Millimeter kurzer Hautschnitt am seitlichen Brustkorb erforderlich. Der Zugang erfolgt rechts und links leicht versetzt. So erwecken auch kleine und kaum sichtbare Narben nicht den Eindruck einer geplanten Operation.
Das Gewebe der männlichen Brustdrüse wird über einen bogenförmigen Hautschnitt am Rande des Warzenhofs entfernt. Die Narbe zwischen dem Warzenhof und der Brusthaut ist meist kaum sichtbar. Bei einer mäßigen Straffung der Haut verbleibt eine kreisförmige Narbe um den Warzenhof. Das Entfernen stark hängender und schlaffer Haut nach erheblichem Gewichtsverlust macht eine Versetzung oder Verpflanzung der Brustwarze erforderlich. Hierbei müssen die ästhetischen Einheiten der männlichen Brust und die Hautspannungslinien berücksichtigt werden. Die quer verlaufenden Narben verblassen nach sechs bis neun Monaten. Gerne beraten wir Sie zu diesem Thema individuell.

Was sind die acht Vorteile einer Korrektur der Gynäkomastie?
- Die Korrektur der Gynäkomastie kann bei den betroffenen Männern ein normales Körperbild wiederherstellen, sodass sie danach darauf verzichten können, extra weite Kleidung wie T-Shirts in Übergröße zu tragen.
- Die Korrektur der Gynäkomastie hinterlässt in der Regel nachher kaum ersichtliche Narben.
- Die Entfernung der Brustdrüse verbessert oder beseitigt die Brustschmerzen.
- Die Korrektur der Gynäkomastie kann die allgemeine Lebensqualität deutlich verbessern1.
- Die Korrektur der Gynäkomastie liefert schnellere, effektivere und ästhetisch bessere Ergebnisse als die medikamentöse Behandlung2.
- Die meisten Brustverkleinerungen beim Mann werden ambulant durchgeführt.
- Die Gynäkomastie OP geht mit einer geringen Abwesenheit von der Ausbildung oder der Arbeit einher.
- Es besteht kein Risiko eines Wiederkehrens der Männerbrust, sodass dem Leiden ein effektives Ende bereitet werden kann. Eine effektive und nachhaltige vorher-nachher Veränderung.
Vorher-Nachher-Beispiele der Korrektur einer Gynäkomastie
Neben Erfahrungsberichten setzen Männer, die Interesse an einer Gynäkomastie-Operation haben, auch viel Wert auf Vorher-Nachher-Fotos. Solche dürfen in Deutschland nicht im Internet gezeigt werden. Im Rahmen eines persönlichen Beratungsgespräches besteht hierfür jedoch die Möglichkeit. Dies erfolgt selbstverständlich unter Einhaltung der Datenschutzrichtlinien.
Nachfolgend können wir Ihnen jedoch ein paar Grafiken zur Orientierung vorstellen:
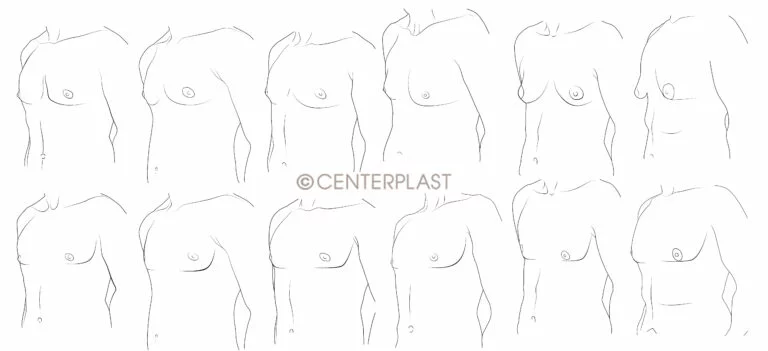
Unterschiedliche Ausprägungsgrade einer Männerbrust erfordern unterschiedliche Operationstechniken, um eine flache männliche Brust zu erzielen.
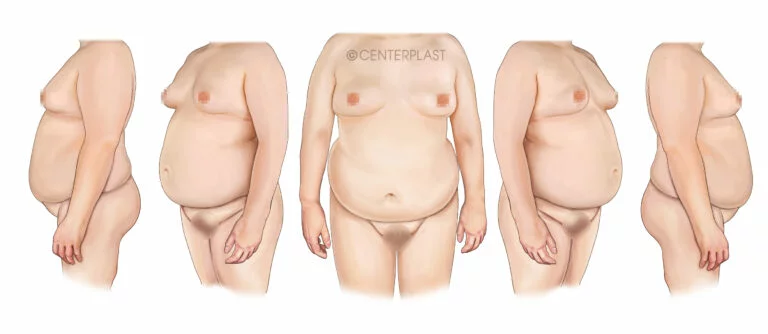
Stark vergrößerte Brüste beim Mann aus mehreren Blickwinkeln. Für ein ansprechendes Ergebnis sollte eine Korrektur die Proportionen des Körpers berücksichtigen. In gewissen Fällen ist auch eine Verkleinerung der Brustwarze wünschenswert.

Häufig gestellte Fragen
Männliche Konturen der Brust kann ein erfahrener Facharzt in einem operativen Eingriff wiederherstellen. Eine erste Kostenschätzung bekommen Sie auf unserer Kostenseite. . Die Techniken und der Aufwand unterscheiden sich nach Ausprägung der Gynäkomastie, Art des überschüssigen Gewebes (Gewebe der Brustdrüse, Fettgewebe, Haut) und dem Gesundheitszustand des zu behandelnden Mannes. Eine genaue Preisangabe können wir Ihnen gerne im Anschluss an ein Beratungsgespräch machen. Ob die Krankenkasse die Kosten einer Gynäkomastie Behandlung durch eine plastische Chirurgie bezahlt, hängt vom jeweiligen Fall ab.
Die Korrektur einer Gynäkomastie ist ein Wahleingriff und sollte unter den bestmöglichen Voraussetzungen vorgenommen werden, also ohne vermeidbare Risiken, um die Schwellung gering zu halten und eine optimale Heilung zu gewährleisten. Im Vorfeld des ästhetisch-plastischen Eingriffs bei einer festgestellten Brustvergrößerung (weiblichen Brust) werden häufige Fragen beantwortet. Neben der Beantwortung gestellter Fragen erfolgt bei einem guten Arzt zudem selbstverständlich eine umfassende Aufklärung und Vorbereitung auf die plastisch-chirurgische Korrektur durch den ästhetischen Chirurgen.
- Zur Klärung der Ursachen wird eine Blutuntersuchung und eine Vorstellung bei einem Facharzt für Endokrinologie sowie eine Ultraschall-Untersuchung von Brust und Hoden empfohlen.
- Unsicherheiten vor dem OP-Termin in Bezug auf mögliche Komplikationen sollten im Beratungsgespräch im Vorfeld aus dem Weg geräumt werden. Selbstverständlich werden Ihnen alle alternativen Behandlungsformen dargestellt.
- Die Schönheits-OP der Gynäkomastie erfolgt ambulant in der Praxis. Ein stationärer Aufenthalt in einer Klinik ist nicht notwendig.
- Bei Rauchern ist die Wundheilung nachher verzögert, und die kosmetischen Ergebnisse können deutlich schlechter sein. Verzichten Sie daher möglichst zwei Wochen vor bis vier Wochen nach der geplanten operativen Brustverkleinerung auf das Rauchen.
- Blutverdünnende Medikamente (zum Beispiel Thomapyrin®, ASS) müssen mindestens 10 Tage vor dem operativen Eingriff abgesetzt werden. Dies muss nach Rücksprache mit Ihrem behandelnden Arzt erfolgen.
- Die Absetzung von Vitaminpräparaten (A, E) sowie Nahrungsergänzungsmitteln (Johanniskraut-Präparate, Omega-3-Fettsäuren usw.) muss mindestens 4 Wochen vor der OP stattfinden.
- Vor der Durchführung ästhetischer Eingriffe sollte eine Folgekostenversicherung abgeschlossen werden.
- Sie können dazu beitragen, das OP-Risiko einer Entzündung gering zu halten, indem Sie Ihre Brust am OP-Tag mit einer desinfizierenden Seife reinigen (zum Beispiel HiBiScrub® Plus Fa. Mölnlycke, Octenisan® Wash Lotion Fa. Schülke, Prontoderm® Shower Gel Fa. B.Braun).
- Nach einer OP ist die Flugreisetauglichkeit eingeschränkt. Planen Sie daher in der postoperativen Phase, genau genommen, in den sechs Wochen nach dem Eingriff keine Flugreisen, beruflich sowie privat.
Die operative Korrektur der Männerbrust ist eine sichere Methode der Behandlung. Dennoch gibt es keine operative Gynäkomastie-Behandlung ohne Risiken, die entstehen können. In den ersten 30 Tagen nach einer chirurgischen Korrektur beträgt die Komplikationsrate 2,1 Prozent. Zu den Komplikationen, die am häufigsten auftreten, gehören Entzündungen in 1,3 Prozent, das Auseinanderweichen der Wundränder in 0,3 Prozent oder Blutungen, die eine Blutübertragung erforderlich machen in 0,1 Prozent der Fälle. Zuckerkrankheit, Erkrankungen des Herzens oder der Leber erhöhen die Risiken von Komplikationen3. Im Allgemeinen besteht ein höheres Operationsrisiko bei Rauchern, übergewichtigen oder älteren Patienten als bei Nichtrauchern, normalgewichtigen oder jüngeren Männern.
Jede Wunde stellt nachher eine mögliche Eintrittspforte für Keime dar. Eine Entzündung kann eine medikamentöse oder operative Behandlung erforderlich machen. Das Zigarettenrauchen, auch wenn es vier Wochen vor der Operation pausiert wird, ist nachweislich mit einem höheren Entzündungsrisiko verbunden.
Um das Risiko von Nachblutungen zu minimieren, geht der Arzt im persönlichen Beratungsgespräch auf die Einnahme blutverdünnender Medikamente, Vitamine und Nahrungsergänzungsmittel genau ein und erfragt den Stand. Eine operative Gynäkomastie-Behandlung ist möglich, wenn blutverdünnende Mittel vorübergehend abgesetzt werden können. Normale laborchemische Gerinnungswerte schließen eine Blutungsneigung nicht aus. Um das Risiko von Blutergüssen zu verringern, wird Adrenalin in das Operationsgebiet eingespritzt. Blutdruckschwankungen können dazu führen, dass sich Blutergüsse in den ersten Tagen oder auch mehrere Tage nach der Brust-OP entwickeln. Eine körperliche Anstrengung sollte daher in den ersten vierzehn Tagen vermieden werden.
In Form von schonenden Operations- und Nahttechniken kann der Operateur dazu beitragen, dass das Gewebe gut und rasch verheilt. Andere Faktoren wie zum Beispiel höheres Lebensalter, Zigarettenrauchen, Übergewicht, chronische Zuckerkrankheit, Gefäßverkalkung, Medikamente (Kortison, Marcumar), Scherkräfte und Druckeinwirkung können Wundheilungsstörungen begünstigen. Wenn schwerwiegende Erkrankungen vorliegen, raten wir von der Männerbrust OP ab.
Ziel einer guten Hautnaht ist der präzise, spannungsfreie und schonende Verschluss der Wunde. Die Bildung neuer Strukturproteine sowie die Ausrichtung und Vernetzung des Fasergerüstes benötigt bis zu einem Jahr. In den ersten Wochen sind Narben leicht verhärtet, gerötet, eventuell schmerzhaft oder juckend und manchmal leicht über dem Hautniveau erhaben. In der Regel werden Narben nach einem Jahr blass, weich, schmerzlos und flach.
Bei der Korrektur der Brust des Mannes kann es zu einer Reizung von Hautnerven kommen. Das betrifft die Nerven der Brustwarze und die Hautnerven der Brusthaut. Das kann einem vorübergehendem Taubheitsgefühl führen.
Trotz aller Vorsichtsmaßnahmen sind Seitenunterschiede und Konturunregelmäßigkeiten nicht auszuschließen. Vorbestehende Ungleichheiten, eine ausgeprägte Hautstraffung oder Verkleinerung der Brust erschweren die Herstellung seitengleicher Ergebnisse. Ein Elastizitätsverlust der Haut sowie individuell unterschiedliche Narbenheilungsverläufe können zu einer Asymmetrie der Narbe führen. Eine Korrektur nach abgeschlossener Narbenausreifung ist in der Regel möglich. Nach der Korrektur einer Männerbrust tritt möglicherweise ein Volumenüberschuss am Bauch verstärkt hervor. Ihre Ziele werden im Vorfeld genau besprochen, um einen individuellen Behandlungsplan zu erstellen, der Ihren Körper ganzheitlich berücksichtigt.
Bei ausreichender Elastizität schrumpft die Haut und passt sich den neuen Körperkonturen an. Reicht bei schlaffer Haut die natürliche Schrumpfung nicht aus, können sich Hautfaltenüberschüsse ergeben. Eingriffe zur Hautstraffung können diese Falten durch Verkleinerung des Hautmantels beheben.
Für ein perfektes Ergebnis ist eine optimale Nachbehandlung erforderlich.
- Unmittelbar nach dem chirurgischen Eingriff, der ambulant in einem speziellen OP Saal der Praxis erfolgt, vereinbart der behandelnde Arzt regelmäßige Termine zur Kontrolle Ihres Wohlbefindens. Zudem wird das OP-Ergebnis stets überprüft.
- Eine Hochlagerung des Oberkörpers von etwa 30 Grad über 5 Tage ist für die Abschwellung sowie Wundheilung sehr förderlich. Die Hochlagerung soll auch im Schlaf eingehalten werden.
- Zuvor angepasste Kompressionsmieder (Kompressionswesten) sollten kontinuierlich drei bis sechs Wochen nach der OP getragen werden.
- Duschen ist ab dem dritten postoperativen Tag möglich und sollte unmittelbar vor der Wundkontrolle erfolgen.
- In der Regel können Sie Ihren gewohnten Alltagstätigkeiten wieder nach fünf bis sieben Tagen nachgehen.
- Pflege der Narben (Sonnenschutz, Narbenmassage, Silikonauflage) ab der 3. postoperativen Woche unterstützt die Narbenheilung und verhilft somit zu unscheinbaren Narben.
- Sportliche Aktivitäten, schweres Arbeiten, Saunagänge, Schwimmen, sowie Sonnenbäder sind für mindestens drei Wochen zu vermeiden.
- Massieren Sie ab der dritten postoperativen Woche mehrfach täglich die Narbe für einige Minuten. Benutzen Sie eine fettende Creme, wie zum Beispiel Bepanthen® Salbe oder Linola® Fett. Achten Sie auf kreisförmige, sowie längs und quer zur Narbe verlaufende Bewegungen. Diese Maßnahmen verhelfen zu einer unscheinbaren Narbe, die nur bei genauem Ansehen der Körperpartie wahrgenommen wird.
- Das Rauchen erhöht das Entzündungs- und Thromboserisiko. Vermeiden Sie Tabakrauchen und E-Zigarette nach der Operation.
Cardiotraining und Muskelaufbau sollten frühestens nach drei bis sechs Wochen wieder aufgenommen werden. Kurze Spaziergänge regen den Kreislauf an und sind daher durchaus hilfreich. In seltenen Fällen ist nach dem dritten Operationstag noch die Einnahme von Schmerzmedikamenten erforderlich. Genaueres können Sie im Gespräch mit dem Arzt in Erfahrung bringen. Da die äußerlichen Wunden sehr unscheinbar sind, kann die Versuchung groß sein, das gewohnte Krafttraining schon nach wenigen Tagen wieder aufzunehmen. Der Körper braucht mindestens zwei Wochen Ruhe. Je nach Schwellungszustand kann auch eine längere Schonung erforderlich sein.

AUTOR
Dr. Stéphane Stahl
Wir liefern Ihnen umfangreiches Experten-Wissen, um gemeinsam mit Ihnen den bestmöglichen Behandlungsweg auszuwählen.
Privatdozent Dr. med. Stéphane Stahl ist ehemaliger Direktor der Klinik für Plastische, Rekonstruktive und Ästhetische Chirurgie / Handchirurgie am Klinikum Lüdenscheid. Dr. Stahl studierte Medizin an den Universitäten Freiburg und Berlin.
2011 legte er die Europäische und 2012 die Deutsche Facharztprüfung für Plastische und Ästhetische Chirurgie ab. Es folgten weitere Facharztqualifikationen und Zusatzqualifikationen (u.a. Qualitätsmanagement, Medizindidaktik, Physikalische Therapie, Notfallmedizin, Laserschutzbeauftragte, Handchirurgie) sowie Preise und Auszeichnungen.
2015 habilitierte er sich im Fach Plastische und Ästhetische Chirurgie in Tübingen. Er ist ein erfahrener Mikrochirurg, gefragter Gutachter und regelmäßiger Referent auf Fachkongressen. Stéphane Stahl wurde nach einem mehrstufigen Auswahlverfahren zum Mitglied der American Society for Aesthetic Plastic Surgery (ASAPS), eine der weltweit größten und einflussreichsten Fachgesellschaften für Ästhetische Chirurgie.
Zu seinen Autorenschaften gehören u.a. zahlreiche Beiträge in angesehenen peer review Zeitschriften und chirurgischen Standardlehrwerken.
Das könnte Sie auch interessieren

Persönliche Beratung
Wir nehmen uns Zeit für Sie und bieten Ihnen eine maßgeschneiderte Beratung und Behandlung für Ihr individuelles Ergebnis.